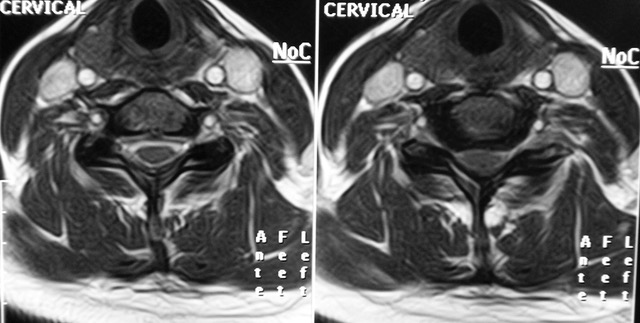
La mielopatía cervical por cervicoartrosis (o mielopatía espondilótica cervical) es la causa más común de disfunción de la médula espinal en adultos mayores. Se produce debido a cambios degenerativos relacionados con la edad en la columna cervical, que incluyen degeneración discal, formación de osteofitos (picos óseos) y engrosamiento de los ligamentos (especialmente el ligamento longitudinal posterior), lo que resulta en una compresión del canal espinal y, consecuentemente, de la médula espinal.
Presentación Clínica
La presentación clínica de la MEC es insidiosa y progresiva, a menudo con síntomas sutiles e inespecíficos al inicio, lo que puede retrasar el diagnóstico. Los síntomas clave incluyen:
- Alteraciones de la marcha y el equilibrio: Es el síntoma más común y a menudo el primero en aparecer. Los pacientes describen una sensación de «caminar sobre algodones» o inestabilidad.
- Disfunción motora en extremidades superiores: Dificultad con la motricidad fina (abotonarse una camisa, escribir, usar cubiertos), debilidad y atrofia muscular en las manos.
- Síntomas de neurona motora superior: Hiperreflexia, espasticidad, clonus y signos patológicos (Hoffman, Babinski) por debajo del nivel de la lesión medular.
- Síntomas de neurona motora inferior: Hiporreflexia y debilidad en los miotomas correspondientes a los niveles cervicales afectados (comúnmente C5-C7).
- Dolor cervical y radiculopatía: Pueden estar presentes, pero no son los síntomas principales de la mielopatía.
- Alteraciones sensitivas: Entumecimiento, parestesias y disminución de la sensibilidad vibratoria/propioceptiva en extremidades.
Diagnóstico Clínico y por Imagen de la mielopatía cervical
El diagnóstico se basa en una historia clínica detallada, un examen físico neurológico minucioso y estudios de imagen.
Diagnóstico Clínico:
- Para este diagnóstico de la mielopatía cervical, se utilizan escalas de evaluación de la gravedad, como la escala funcional de Nurick o la escala modificada de la Asociación Japonesa de Ortopedia (mJOA), para cuantificar el déficit neurológico y monitorizar la progresión.
Diagnóstico por Imagen:
- Resonancia Magnética (RM): Es el estudio de elección, ya que permite visualizar directamente la médula espinal y las estructuras circundantes. Muestra el grado y la ubicación de la compresión (discos herniados, osteofitos, engrosamiento ligamentoso), así como cambios en la señal intramedular (mielomalacia o edema), que se correlacionan con peores resultados quirúrgicos.
- Tomografía Computarizada (TC) o Mielografía por TC: Son útiles para evaluar con mayor detalle las estructuras óseas, especialmente la presencia de osteofitos o la osificación del ligamento longitudinal posterior (OPLL), y para definir la anatomía del canal espinal.
- Radiografías Dinámicas: Flexión y extensión, para evaluar la estabilidad de la columna y la presencia de cifosis o inestabilidad.
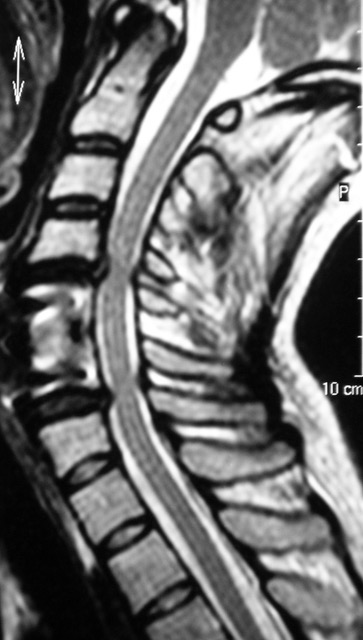
Indicación Quirúrgica y Timing de la Cirugía de mielopatía cervical
La indicación quirúrgica es absoluta en pacientes con progresión documentada de los signos y síntomas neurológicos, o en aquellos con compresión medular severa, incluso si los síntomas son leves. La cirugía busca la descompresión de la médula espinal para detener la progresión del deterioro neurológico y, en muchos casos, mejorar la función.
El timing de la cirugía es crucial:
- La intervención temprana en pacientes sintomáticos ofrece mejores resultados.
- El retraso en la cirugía de mielopatía cervical, especialmente por más de 6 meses tras la aparición de síntomas, se asocia con un peor pronóstico de recuperación neurológica.
- En pacientes asintomáticos con compresión severa, la cirugía profiláctica puede considerarse, aunque generalmente se opta por un seguimiento cuidadoso a menos que haya indicadores de mal pronóstico.
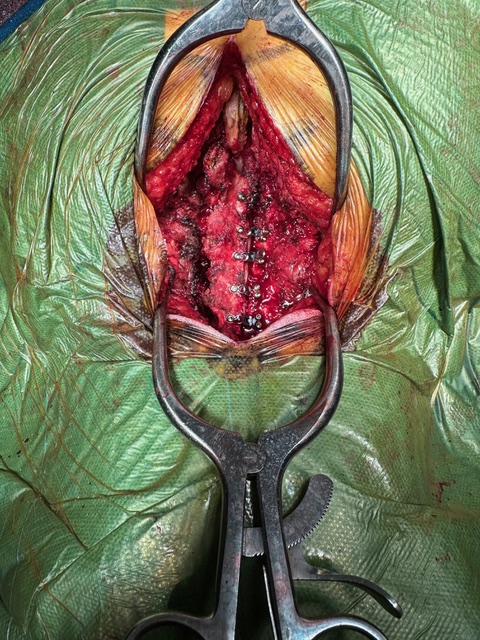
Resultados con Distintas Técnicas
El abordaje quirúrgico (anterior o posterior) depende de la localización de la compresión (anterior o posterior), el número de niveles afectados y la alineación sagital de la columna cervical.
1. Discectomía Cervical Anterior y Artrodesis (ACDF)
- Indicación: Compresión anterior por discos u osteofitos en 1 a 3 niveles, especialmente en pacientes con lordosis cervical normal o cifosis leve.
- Resultados: Resultados predecibles con buena mejoría o estabilización neurológica. Permite la descompresión directa y la fusión, restaurando la alineación.
- Complicaciones: Disfagia transitoria (dificultad para tragar), disfonía, pseudoartrosis, infección.
2. Corpectomía (y artrodesis)
- Indicación: Compresión anterior multisegmentaria (2 o más cuerpos vertebrales) o por osificación severa del ligamento longitudinal posterior (OPLL).
- Resultados: Descompresión amplia y efectiva. Generalmente requiere el uso de injertos y material de instrumentación para la estabilización.
- Complicaciones: Mayor riesgo de pseudoartrosis y colapso del injerto en comparación con la ACDF. La disfagia puede ser más pronunciada.
3. Abordaje Posterior (Laminectomía o Laminoplastia)
- Indicación: Compresión multisegmentaria (3 o más niveles), compresión principalmente posterior, o en pacientes con una lordosis cervical adecuada o cifosis leve.
- Resultados: La laminoplastia (expansión del canal sin fusión) preserva más movimiento que la laminectomía con fusión. Ambas técnicas logran la descompresión indirecta. La mejoría clínica es comparable a los abordajes anteriores en casos seleccionados.
- Complicaciones: Mielopatía C5 postoperatoria (déficit radicular transitorio), rigidez del cuello, cifosis progresiva (especialmente con la laminectomía sola sin fusión).
Referencias Bibliográficas Importantes
- Fehlings, M. G., et al. «Surgical management of cervical myelopathy: indications and timing for surgery.» Spine 31.11 (2006): S26-S37.
- Yurac, R., et al. «Mielopatía cervical degenerativa: una patología cada vez más frecuente y que requiere diagnóstico y manejo precoz.» Revista Médica de Chile 150.3 (2022): 339-352.
- Sekhon, L. H. S. «Surgical management of cervical myelopathy: anterior, posterior or combined approach?» The Spine Journal 4.6 (2004): S289-S307.
- Vaccaro, A. R., et al. «Anterior versus posterior approach for cervical spondylotic myelopathy: a review of the literature.» Spine (Phila Pa 1976) 31.11 (2006): S20-S25.
- Tracy, P. T., et al. «Cervical spondylotic myelopathy: pathophysiology, presentation, and treatment.» Neurosurgery 74.suppl_1 (2014): S64-S78.
- Holly, L. T., and R. A. Gottfried. «Diagnosis and treatment of cervical spondylotic myelopathy.» Neurosurgery Clinics of North America 14.1 (2003): 143-154.
- Karas, C. M. and M. G. Fehlings. «Surgical treatment for ossification of the posterior longitudinal ligament: an evidence-based review of the literature.» Journal of Neurosurgery: Spine 20.6 (2014): 633-642.
- Rajasekaran, S., et al. «Surgical outcomes of cervical spondylotic myelopathy: an Indian prospective multicenter study.» Spine 42.10 (2017): 775-782.
- Palmer, S., et al. «Cervical spondylotic myelopathy: a review of current knowledge.» Spine Journal 5.3 (2005): 328-338.
- Rhee, J. M., J. M. Shamji, M. G. Fehlings, and J. C. Yoon. «Characterization of patients with cervical spondylotic myelopathy characterization of patients with cervical spondylotic myelopathy.» Global Spine Journal 3.3 (2013): 171-178.
- Rhee, J., M. G. Fehlings, and J. C. Yoon. «Nonoperative management of cervical spondylotic myelopathy: a systematic review.» Spine 37.10 (2012): S100-S109.
- Badhiwala, J. H., et al. «Cervical spondylotic myelopathy: a survey of diagnosis and management patterns among spine surgeons.» Journal of Clinical Neuroscience 56 (2018): 100-104.
- Kopetz, M. W., and M. A. Filippi. «Cervical spondylotic myelopathy: what the primary care physician needs to know.» Current Neurology and Neuroscience Reports 19 (2019): 1-8.
- Lebl, D. R., et al. «Cervical spondylotic myelopathy: a review of the evidence.» Spine37.22 (2012): E1311-E1318.
- Benzel, E. C., and E. B. Graf. «Cervical degenerative disease: a review of the anterior surgical approaches.» Journal of Spinal Disorders 11.2 (1998): 159-167.
- Hirabayashi, K., et al. «Cervical myelopathy: treatment by posterior laminectomy and fusion with instrumented systems.» Spine 17.10 (1992): S416-S423.
- Baron, E. M., and K. K. Albert. «Cervical spondylotic myelopathy: imaging findings.» Seminars in Spine Surgery 23.3 (2011): 165-170.
- Sampath, P., et al. «Cervical spondylotic myelopathy: national history and management options.» The Spine Journal 0.0 (2000): 1-11.
- Gowers, W. R. Diseases of the nervous system. 2nd ed. Fonden: Churchill, 1892. (Referencia histórica)
- Guideline Development, C., et al. «Surgical management of cervical spondylotic myelopathy: a guidance document for the American Association of Neurological Surgeons/Congress of Neurological Surgeons Joint Section on Disorders of the Spine and Peripheral Nerves.» Neurosurgery 72.suppl_2 (2013): 179-197.